
Le diabète de type II est une maladie métabolique qui se caractérise par une élévation chronique de la glycémie sanguine (taux d'hémoglobine glyquée supérieur à 6.5%) au-delà de la normale. Le diabète de type II résulte principalement du mode de vie "occidental", lui-même associé à la sédentarité, au surpoids et à l'obésité, et au vieillissement de la population. Si le diabète de type II apparaissait généralement autour de 40 ans, il est de plus en plus présent chez les populations jeunes. Il représente 90% des cas de diabète et la fédération internationale du diabète prévoit que le nombre de diabétiques pourrait passer de 285 millions en 2010 à 438 millions en 2030, sans compter le nombre de personnes atteintes de prédiabète (taux d'hémoglobine glyquée entre 6 et 6.5%).
Pour améliorer l'état de santé des personnes diabétiques de type II et limiter les risques associés à cette maladie (rétinopathie et néphropathie diabétiques, maladies cardio-vasculaires), le traitement actuel combine des modifications du style de vie, de l'alimentation, une activité physique régulière et un traitement médicamenteux. Or des études montrent que la prise de médicaments hypoglycémiants, hypolipidémiants et antihypertenseurs affecte la qualité de vie des patients. Quant à l'activité physique, l'OMS, l'American Diabetes Association et l'American College of Sports Medicine recommandent aujourd'hui environ 150 minutes par semaine d'entraînement aérobie d'intensité moyenne à élevée et 2-3 séances par semaine de musculation, et cela pour tout publique. Beaucoup d'études ont obtenu des résultats mitigés en adoptant ces recommandations voire même un volume d'activité physique inférieur. Cependant, ce manque de résultat peut être expliqué par un volume d'entraînement insuffisant et par un problème de mesure de l'activité physique réelle, car la plupart des études ne mesurent pas directement l'activité physique des patients. Ce sont les patients eux-mêmes qui rapportent leur pratique, généralement surestimée. Est-ce qu'un volume supérieur d'activité physique serait bénéfique pour des diabétiques de type II ? Existe-t-il une relation de type dose-réponse concernant le volume de l'activité physique et les bénéfices associés ? Et quel serait l'impact sur la prise de médicaments de ces patients ?
Pour répondre à ces questions, une équipe de chercheurs internationaux a analysé les données de l'étude de cohorte U-TURN avec pour objectifs d'analyser l'impact du volume d'entraînement sur l'arrêt du traitement médicamenteux et sur différentes variables métaboliques portant notamment sur les risques cardiovasculaires. Pour cela, les chercheurs ont sélectionné 92 patients (dont 43 femmes), diabétiques de type II depuis moins de 10 ans avec un indice de masse corporelle (IMC) compris entre 25 et 40 kg/m², ne prenant pas d'insuline et n'ayant pas un taux de HbA1c supérieur à 9%.
Les patients ont été répartis en 2 groupes : un groupe Standard (n = 31) et un groupe U-Turn (n = 61). Durant 12 mois, tous les participants ont reçu les soins standards (conseils médicaux et nutritionnels) par une infirmière au début de l'étude et tous les 3 mois. L'objectif pour les patients était de passer sous la barre de 6.5% pour HbA1c. Si ce taux était atteint, le dosage des médicaments pris était divisé par deux. Si lors du prochain rendez-vous, ce taux était le même, voire inférieur, les médicaments étaient arrêtés jusqu'à la prochaine évaluation.
Le groupe U-Turn devait pratiquer une activité physique avec un volume élevé : au moins 240 minutes par semaine durant les 4 premiers mois et au moins 300 minutes hebdomadaires durant les 8 derniers mois. L'activité physique combinait une activité d'endurance cardiovasculaire (60-90% de la fréquence cardiaque de réserve) et 2-3 séances de renforcement musculaires (30 minutes). Ils participaient également à des interventions sur l'alimentation. Les participants de ces groupes devaient porter une montre cardiofréquencemètre sans arrêt durant toute la période de l'étude. Toute activité durant moins de 10 minutes et dont l'intensité était plus faible que 57% de la fréquence cardiaque maximale n'était pas retenue comme de l'exercice et n'était donc pas prise en compte pour l'analyse.
En plus de la mesure de HbA1c, les chercheurs ont analysé l'impact du volume d'exercice sur la composition corporelle, l'insulinémie à jeun, la glycémie à jeun, la glycémie post-prandiale, la forme cardio-respiratoire, l'apport énergétique, la lipidémie, la pression artérielle et les médicaments hypolipidémiants et antihypertenseurs.
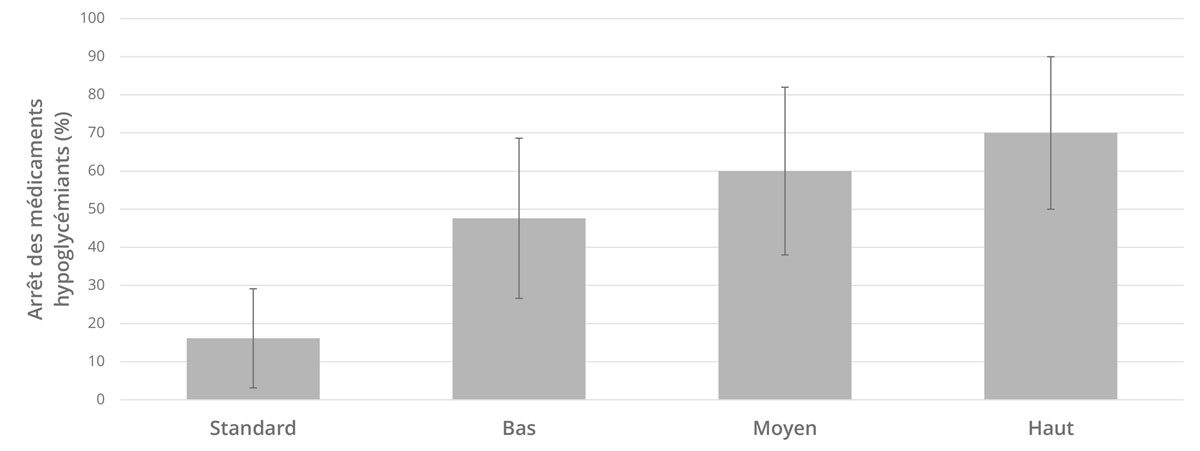
Finalement, les chercheurs ont obtenu 3 sous-groupes (tertiles) U-TURN basés sur le volume d'exercice réellement réalisé durant les 12 mois d'intervention : U-TURN Bas, entre 121-213 minutes par semaine ; U-TURN Moyen, entre 261-310 min./sem. ; et U-TURN Haut, entre 355-446 min./sem.
Les principaux résultats de cette étude montrent que l'exercice est associé avec une réduction du traitement médicamenteux hypoglycémiant de manière dose-dépendante. Plus le volume d'exercice est important, plus le nombre de patients ayant pu arrêter leur traitement était grand (Fig.1). En comparaison au groupe Standard, seuls les groupes U-TURN Moyen et Haut ont diminué significativement plus le taux de HbA1c (-07% et -1.2%, respectivement).
Au niveau des variables liées au risque cardiovasculaire, seuls les groupes U-TURN Moyen et Haut ont pu obtenir des réductions significatives par rapport au groupe Standard. Ils ont perdu plus au niveau de la masse corporelle entre 7.2 et 10.9 kg en moyenne pour les groupes Moyen et Haut, respectivement. Au niveau de la masse grasse, les groupes Moyen et Haut ont perdu en moyenne 6.6 et 10.6 kg, respectivement. Au niveau de la triglycéridémie, seule le groupe U-TURN Haut a obtenu une diminution significative (0.5 mmol/L) par rapport au groupe standard. Enfin, le VO2MAX des groupes U-TURN Moyen et Haut a augmenté de manière significativement plus importante que le groupe Standard (7.91 et 9.6 ml/kg/min, respectivement). Aucune différence n'a été observée entre les groupes quant à une baisse de prise de médicaments hypolipidémiants et antihypertenseurs.
Chez des diabétiques de type II, un changement drastique au niveau du niveau d'activité physique permet des améliorations de l'état de santé et un possible arrêt des médicaments hypoglycémiants (ce dernier point étant soumis à de nombreux facteurs, comme la perte de masse grasse, la capacité de récupération des cellules beta, le microbiote intestinal, etc.). Toutefois, pour que ces améliorations aient lieu au niveau de la glycémie et des facteurs de risque cardiovasculaires, le niveau d'activité physique doit être bien supérieur à celui recommandé par les autorités officielles, qui est d'au moins 150 minutes par semaine.
Si beaucoup de personnes invoquent le manque de temps pour pratiquer une activité physique à hauteur des recommandations officielles, il est important de noter que les participants à cette étude ont su trouver le temps et comment maintenir leur adhérence à l'activité physique durant 1 année, à des niveaux bien supérieurs. En effet, des personnes dans le groupe U-TURN Haut ont pratiqué jusqu'à plus de 400 minutes hebdomadaires (soit un peu moins d'une heure par jour)… Il est donc important de travailler sur les moyens de parvenir à organiser son temps afin de traiter le problème à sa source. Il est aussi primordial que l'impact de l'activité physique soit sérieusement pris en compte. Une alternative possible est la pratique d'activité plus intense, comme le HIIT, qui permettent de diminuer le volume horaire. Nous avions d'ailleurs déjà montre les bénéfices du HIIT chez des diabétiques de type II dans un article précédent.
Bien sûr, cette étude possède certaines limitations, la première étant qu'elle ne s'adresse qu'aux diabétiques de type II dont le prognostique est inférieur à 10 ans. De plus, le taux d'hémoglobine glyquée au début de l'étude chez tous les participants n'étant pas trop élevé, il a été "plus simple" de le diminuer. Néanmoins, ce n'est pas la première étude à démontrer que la rémission du diabète de type II est possible, et qu'elle est durable si le changement des habitudes de vie l'est également. Il semble alors impératif pour tous les patients diagnostiqués avec un diabète de type II de prendre les choses en main le plus tôt possible au niveau de l'alimentation et de l'activité physique, pour inverser durablement la tendance. Si vous êtes diabétique de type II, prenez rendez-vous avec votre médecin traitant et faites vous suivre par un coach diplômé. Si vous êtes un coach diplômé et qu'un de vos clients est diabétique, n'hésitez pas à vous rapprocher du médecin. La prise en charge doit être systémique.
Nous vous rappelons que vous pouvez citer les articles sous réserve de limiter votre citation à 200 mots maximum et d'inclure un lien nominatif vers celui-ci. Tout autre utilisation, en particulier la copie en totalité sur un forum de discussions, sur un site internet ou tout autre contenu, est strictement interdite.
Copyright © 2011-2024 - www.sci-sport.com - Tous droits réservés